Prostatas vēža veidi
Sužinosite
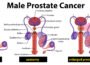
Prostatas vēzis ir viena no biežāk sastopamajām vīriešu reproduktīvās sistēmas onkoloģiskajām saslimšanām, kuras laikā prostatas šūnās rodas pārmaiņas un tās sāk nekontrolēti vairoties. Ķirurgi, onkologi un citi speciālisti izvērtē prostatas audu paraugus un citus izmeklējumu materiālus, lai noteiktu audzēja histoloģisko tipu, slimības stadiju un agresivitāti, un šie dati ļauj izvēlēties piemērotāko ārstēšanas taktiku.
biežākā prostatas vēža forma
Pārliecinoši lielākā daļa prostatas vēža gadījumu, vairāk nekā 95%, atbilst adenokarcinomai. Šis ļaundabīgais audzējs attīstās no prostatas dziedzeršūnām, kas nodrošina prostatas sekrēta veidošanu; šis šķidrums ir nozīmīgs spermatozoīdu kustīguma un dzīvotspējas uzturēšanai.
Adenokarcinomu parasti iedala divos pamatveidos:
- Acinārā adenokarcinoma – sākas prostatas virspusējo dziedzeru šūnās.
- Duktālā adenokarcinoma – saistīta ar izplatību vados, pa kuriem prostatas sekrēts nonāk urīnizvadkanālā.
reti un agresīvi prostatas vēža tipi
Pastāv arī mazāk izplatītas prostatas ļaundabīgo audzēju formas, kurām nereti raksturīga izteiktāka agresivitāte. Šie audzēji atšķiras pēc tā, kāda tipa prostatas vai blakus esošo struktūru šūnas tiek skartas:
- Uroteliālais pārejas šūnu vēzis – bieži sākas urīnpūšļa vai urīnizvadkanāla šūnās un veido līdz 5% no visiem prostatas vēža gadījumiem; tam raksturīga strauja izplatīšanās un tendence atkārtoties.
- Sīkšūnu karcinoma – sastopama līdz 2% gadījumu, progresē ātri un nereti jau diagnozes noteikšanas brīdī ir izplatījusies uz citiem orgāniem.
- Sarkomas – veidojas no prostatas saistaudu un mīksto audu šūnām; šī forma ir ļoti reta, aptuveni viens gadījums uz tūkstoti, tomēr izplatība var būt strauja.
- Neiroendokrīnie audzēji – tiem raksturīga sarežģīta izcelsme un vāji diferencētas šūnas; hormonālā terapija parasti ir mazāk efektīva, un slimības gaita mēdz būt strauja.
- Plakanšūnu karcinoma – vēl viena īpaši reta un izteikti agresīva forma, kas attīstās no plakanajām šūnām, kuras veido orgānu gļotādu vai virsmas klājumu.
zema agresivitāte un agrīnas formas
Agrīnās pārmaiņas prostatas audos ne vienmēr nozīmē ļaundabīgu procesu, jo klīniskajā praksē tiek novēroti un ārstēti arī priekšvēža stāvokļi. Piemēram, prostatas intraepiteliālā neoplāzija (PIN) tiek aprakstīta situācijās, kad biopsijā konstatē netipiskas šūnas, kas vēl neatbilst invazīvam vēzim. Vienlaikus augsta riska PIN var būt saistīta ar lielāku vēža attīstības iespējamību.
Vēl viena samērā bieža izmaiņa ir proliferatīvā iekaisuma atrofija (PIA). Tā biežāk tiek uzskatīta par labdabīgu procesu, tomēr tās saistība ar ļaundabīgu šūnu veidošanos joprojām tiek pētīta.
Lokalizēts prostatas vēzis ir agrīnas stadijas slimība, kad ļaundabīgās šūnas nepārsniedz prostatas robežas. Visbiežāk to diagnosticē 1. vai 2. stadijā, kad prognoze parasti ir labvēlīga un slimība attīstās lēni.
kā nosaka prostatas vēža tipu un stadiju
Lai precizētu, kāda veida audzējs ir konstatēts, ārsti veic biopsiju un asinsanalīzes. Viens no nozīmīgākajiem rādītājiem ir PSA, prostatas specifiskā antigēna, līmenis asinīs. Jo augstāks ir šis rādītājs, jo lielāks var būt prostatas vēža risks.
Ļaundabīguma pakāpi vērtē arī pēc Glīsona skalas. Šūnu morfoloģiskās izmaiņas tiek novērtētas ar punktiem no 1 līdz 5. Saskaitot divu visbiežāk sastopamo šūnu paraugu vērtējumus, iegūst kopējo rādītāju, kas svārstās no 6, kas atbilst zemākai pakāpei, līdz 10, kas raksturo īpaši ļaundabīgu audzēju. Zemāki skaitļi parasti norāda uz mazāku risku, savukārt augstāki rādītāji ir raksturīgi agresīvākai slimībai ar ātrāku izplatīšanos.
Prostatas vēža stadiju noteikšanai izmanto TNM sistēmu, kur tiek izvērtēts primārā audzēja apmērs (T), limfmezglu iesaiste (N) un metastāžu klātbūtne citos orgānos (M). Ar stadijām no 1 līdz 5 tiek apzīmēts, cik plaši audzējs ir izplatījies organismā.
prostatas vēža ārstēšanas veidi pēc tipa un stadijas
Ārstēšana katram pacientam tiek izvēlēta individuāli, ņemot vērā audzēja veidu, stadiju, agresivitātes pakāpi un vispārējo veselības stāvokli. Lēni progresējošos gadījumos nereti izvēlas novērošanas pieeju, kad pacients regulāri tiek kontrolēts, bet aktīva ārstēšana tiek uzsākta tikai slimības progresēšanas gadījumā. Šādu taktiku var dēvēt par aktīvu novērošanu.
Noteiktās situācijās tiek izmantota ķirurģiska ārstēšana:
- Radikāla prostatektomija – tiek izņemta prostata un apkārtējie audi, atsevišķos gadījumos arī limfmezgli.
- Transuretrāla prostatas rezekcija (TURP) – simptomu mazināšanas nolūkā caur urīnizvadkanālu tiek noņemts liekais prostatas audu apjoms.
- Orhiektomija – sēklinieku izņemšana, lai samazinātu vīrišķo hormonu līmeni, kas var veicināt audzēja augšanu.
Tiek pielietota arī staru terapija, tostarp ārējā apstarošana, kur starojums tiek vērsts uz prostatu no ārpuses, vai brahiterapija, kad prostatas audos ievieto radioaktīvus implantus. Pie citiem mūsdienīgiem paņēmieniem pieskaita krioterapiju, kur audzējs tiek iznīcināts sasaldēšanas ceļā, kā arī augstas intensitātes fokusēto ultraskaņas terapiju (HIFU), kur ļaundabīgās šūnas tiek bojātas ar siltuma iedarbību.
Praksē bieži tiek nozīmēta hormonālā ārstēšana, ko dēvē par androgēnu nomākšanas terapiju, jo ar medikamentu palīdzību samazina testosterona līmeni. Ja slimība ir agresīva vai jau ir izplatījusies citos orgānos, var tikt izmantota ķīmijterapija, kuras mērķis ir iedarboties uz vēža šūnām visā organismā.
cik ilgi dzīvo ar prostatas vēzi?
Prostatas vēzim bieži raksturīga lēna progresēšana, un tas nereti prasa ilgstošu uzraudzību. Daudzos gadījumos slimību atklāj gados vecākiem pacientiem, un piecu gadu dzīvildze pārsniedz 97%. Ja audzējs nav izplatījies ārpus prostatas, šis rādītājs parasti ir vēl augstāks.
Vienlaikus retākie, agresīvākie audzēju varianti vai izplatīta slimība 4. un 5. stadijā prognozi pasliktina, un šādās situācijās piecu gadu dzīvildze samazinās līdz aptuveni vienai trešdaļai.
kopsavilkums
Prostatas vēzis ietver vairākus histoloģiskus tipus, no kuriem visbiežāk sastopamas ir lēni progresējošas adenokarcinomas. Tomēr pastāv arī retas formas, kuras var būt grūtāk ārstējamas un ar strauju izplatības potenciālu. Precīzi izmeklējumi un riska izvērtēšana palīdz noteikt piemērotāko ārstēšanas stratēģiju, sākot no rūpīgas novērošanas līdz ķirurģiskai vai medikamentozai terapijai. Būtiska nozīme ir regulārām pārbaudēm un sadarbībai ar speciālistiem, lai mazinātu slimības progresēšanas risku.