Urīnpūšļa vēzis
Sužinosite
Urīnpūšļa vēzis ir saslimšana, kuras laikā urīnpūslī veidojas patoloģiskas šūnas, kas sāk nekontrolēti vairoties. Urīnpūslis ir dobs orgāns rezervuāra veidā, kurā nieres uzkrāj urīnu un no kura urīns tiek izvadīts no organisma. Slimības agrīnās stadijās urīnpūšļa vēzis nereti norit bez acīmredzamiem simptomiem, tāpēc to var nepamanīt uzreiz. Audzējam progresējot, situācija kļūst nopietnāka, jo slimība var būtiski ietekmēt ne tikai urīnpūsli, bet arī citas organisma sistēmas. Savlaicīgi uzsākta ārstēšana var ievērojami uzlabot slimības gaitu.
Urīnpūšļa vēža tipi
Lielākā daļa urīnpūšļa ļaundabīgo audzēju sāk veidoties urīnpūšļa iekšējā slānī no specializētām pārejas epitēlija jeb urotēlija šūnām. Šādu audzēju dēvē par urotēlija karcinomu. Tā kā urotēlija šūnas klāj ne tikai urīnpūšļa, bet arī urīnvadu, urīnizvadkanāla un daļēji arī nieru sieniņas, līdzīgas izmaiņas var attīstīties arī šajās urīnceļu sistēmas vietās.
Retāk sastopami citi histoloģiskie varianti, piemēram, plakanšūnu karcinoma (ne vairāk kā 2% no visiem gadījumiem), kas attīstās no plakanām epitēlija šūnām, līdzīgām tām, kādas sastopamas ādā. Vēl retāk konstatē adenokarcinomu, kas sākas no dziedzeru tipa šūnām urīnpūslī vai urīnvados (aptuveni 1% gadījumu).
Visbiežāk audzējs sākotnēji lokalizējas urīnpūšļa iekšējā slānī, un to dēvē par virspusēju jeb neinvazīvu vēzi. Ja ārstēšana netiek uzsākta laikus, audzējs var ieaugt dziļāk muskuļu slānī un pat izplatīties apkārtējos audos; šādu slimības formu sauc par invazīvu vēzi. Vēzis, kas skāris muskulatūru, daudz biežāk izplatās uz citām ķermeņa vietām un parasti ir grūtāk ārstējams.
Galvenie simptomi
Lai gan urīnpūšļa vēzi nereti atklāj nejauši, viens no biežākajiem simptomiem ir asinis urīnā (hematūrija). Šādā situācijā urīns var kļūt rozā, oranžīgs vai spilgti sarkans. Citi simptomi, īpaši vēlīnākās stadijās, var ietvert biežu vai sāpīgu urinēšanu, grūtības pilnībā iztukšot urīnpūsli, pastāvīgu vajadzības sajūtu urinēt arī tad, ja urīnpūslis ir tukšs, vāju urīna strūklu, kā arī urinēšanu naktī.
Ja slimība izplatās ārpus urīnpūšļa robežām, iespējams vispārējs nespēks, apetītes samazināšanās, kaulu sāpes, svara zudums, sāpes mugurā vienā pusē vai kāju tūska. Jāņem vērā, ka līdzīgus simptomus var izraisīt arī citas slimības, piemēram, urīnceļu infekcija vai palielināta prostata. Tāpēc, parādoties šādām sūdzībām, ir nozīmīgi vērsties pie ārsta.
Kas var veicināt urīnpūšļa vēža attīstību?
Vēzis attīstās, ja notiek izmaiņas šūnu ģenētiskajā materiālā un šūnas sāk vairoties nekontrolēti. Šādas izmaiņas var būt saistītas ar dažādiem faktoriem, tostarp kancerogēnu ķīmisku vielu iedarbību, ilgstošu atrašanos noteiktā darba vidē, atsevišķu medikamentu lietošanu vai starojuma ietekmi. Daļai cilvēku var būt iedzimta paaugstināta nosliece uz ļaundabīgu audzēju attīstību, tomēr iedzimtībai kopumā ir salīdzinoši neliela loma šīs slimības gadījumos.
Visaugstākais risks ir smēķētājiem, jo tabakas lietošana vairākkārt palielina saslimšanas iespējamību. Pie citiem riska faktoriem pieskaita saskari ar aromātisko amīnu savienojumiem, ilgstošu noteiktu medikamentu lietošanu, arsēnu dzeramajā ūdenī, hroniskas urīnpūšļa infekcijas vai iekaisumu, pastāvīgu dehidratāciju, vecāku vecumu (vairums gadījumu tiek diagnosticēti cilvēkiem pēc 55 gadu vecuma), vīriešu dzimumu, kā arī iedzimtas urīnpūšļa anomālijas.
Kā vēzis izplatās organismā?
Urīnpūšļa vēzis sākotnēji veidojas urīnpūšļa iekšējā slānī, taču var ieaugt dziļākajos slāņos, tostarp saistaudos un muskuļos. Slimībai progresējot, vēzis var izplatīties uz limfmezgliem, kauliem, plaušām, aknām vai citām urīnceļu sistēmas daļām.
Kā diagnosticē urīnpūšļa vēzi
Diagnostikas sākumā ārsts ievāc informāciju par slimības gaitu un ģimenes anamnēzi, kā arī veic pacienta apskati. Pēc tam parasti tiek nozīmēti urīna izmeklējumi, meklējot asins piejaukumu vai ļaundabīgu šūnu pazīmes. Urīnpūšļa detalizētai izvērtēšanai izmanto cistoskopiju. Šīs procedūras laikā urīnpūslī ievada elastīgu instrumentu ar kameru, kas ļauj apskatīt gļotādu, un nepieciešamības gadījumā paņemt audu paraugu (biopsiju). Papildu izvērtēšanai var būt vajadzīgi rentgena izmeklējumi, datortomogrāfija (DT), magnētiskās rezonanses izmeklējums vai ultrasonogrāfija.
Stadijas un audzēja diferenciācijas pakāpe
Diagnostikā būtiska nozīme ir slimības izplatības noteikšanai (stadijai) un audzēja šūnu agresivitātes izvērtēšanai (diferenciācijas pakāpei). Saskaņā ar starptautisko TNM sistēmu tiek vērtēts audzēja apmērs un ieaugšana (“T”), izplatība limfmezglos (“N”) un attālas metastāzes (“M”). Kopumā izšķir piecas stadijas no 0 līdz 4; jo augstāka stadija, jo smagāka slimības aina.
- 0 stadija: audzējs atrodas tikai gļotādas virspusē un nav izplatījies dziļāk.
- 1 stadija: audzējs sasniedzis saistaudus, bet nav ieaudzis muskuļu slānī.
- 2 stadija: audzējs skāris urīnpūšļa muskulatūru, bez izplatības limfmezglos.
- 3 stadija: vēzis izplatās apkārtējos audos vai orgānos; iespējams limfmezglu bojājums.
- 4 stadija: konstatētas metastāzes citos orgānos vai attālos limfmezglos.
Urīnpūšļa vēzi raksturo arī pēc ļaundabīguma pakāpes, izšķirot zemas un augstas pakāpes audzējus. Zemas pakāpes audzēja šūnas vairāk līdzinās normālām šūnām, parasti aug lēnāk un retāk izplatās. Augstas pakāpes audzēji ir agresīvāki, izplatās straujāk un pēc ārstēšanas biežāk atkārtojas.
Urīnpūšļa vēža ārstēšana
Optimālās ārstēšanas izvēle visbiežāk ir atkarīga no slimības stadijas, pacienta vispārējā veselības stāvokļa un individuālajām vajadzībām. Visbiežāk izmantotās pieejas ietver ķirurģisku ārstēšanu, ķīmijterapiju, imūnterapiju un staru terapiju.
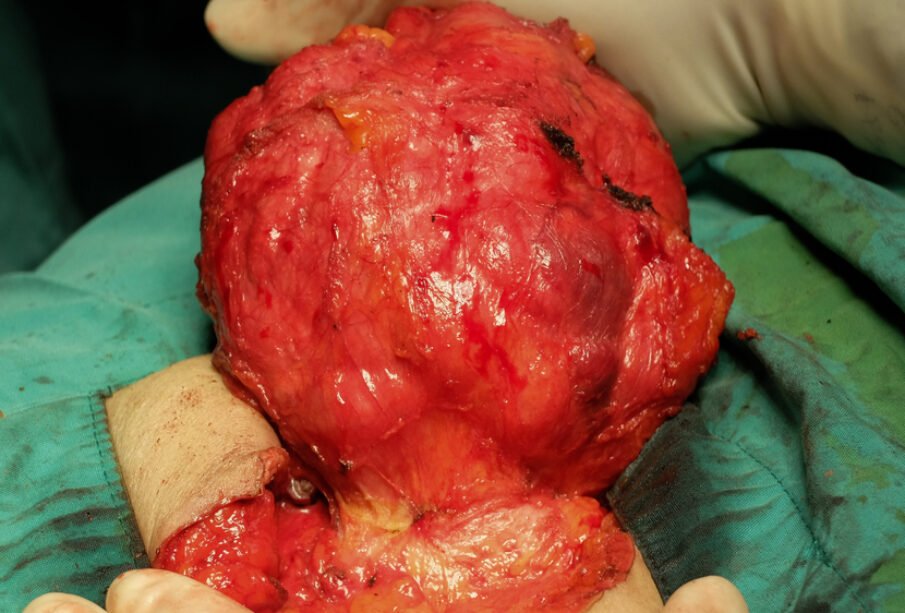
- Ķirurģiska ārstēšana: procedūra, kuras mērķis ir audzēja izņemšana. Bieži veic audzēja rezekciju caur urīnizvadkanālu (transuretrālu rezekciju), bet atsevišķos gadījumos nepieciešama daļēja vai pilnīga urīnpūšļa izņemšana. Pēc urīnpūšļa pilnīgas izņemšanas urīna attece tiek nodrošināta pa alternatīvu ceļu, piemēram, uz stomu vai ar ķirurģiski izveidotu urīna novadīšanas savienojumu.
- Ķīmijterapija: tiek lietoti medikamenti, kas iedarbojas uz ātri dalošām šūnām. Ķīmijterapiju var ievadīt tieši urīnpūslī (intravezikāla ķīmijterapija) vai intravenozi, ja nepieciešama sistēmiska iedarbība uz organismu.
- Imūnterapija: ārstēšanas metode, kas aktivizē organisma imūno atbildi pret audzēja šūnām. Visbiežāk izmanto BCG terapiju, kuras laikā urīnpūslī ievada novājinātu baktēriju šķīdumu. Ja BCG terapija nav efektīva, var tikt apsvērtas citas jaunākas bioloģiskās terapijas pieejas.
- Staru terapija: ārstēšana ar augstas enerģijas starojumu, lai iznīcinātu audzēja šūnas. To lieto retāk vai kombinācijā ar citām metodēm.
- Mērķterapija: tiek izmantota daļā gadījumu recidivējošu vai agresīvu audzēju ārstēšanai, ja terapijas izvēle balstās uz audzēja molekulārajām īpašībām.
Ārstēšanas plānu ārsts ar pacientu pārrunā individuāli, ņemot vērā riska faktorus un ārstēšanas mērķus.
Vai urīnpūšļa vēzi var izārstēt?
Ja virspusējs urīnpūšļa vēzis, kas nav ieaudzis muskuļu slānī, tiek konstatēts savlaicīgi, to bieži iespējams izārstēt ar ķirurģisku ārstēšanu un papildterapijām. Tomēr arī pēc veiksmīgas ārstēšanas slimībai ir tendence atkārtoties, tāpēc nepieciešamas regulāras pārbaudes. Atsevišķos gadījumos vēzis atjaunojas, bet citkārt urīnpūslī var attīstīties jauns ļaundabīgs audzējs. Recidīva risks ir augstāks agresīvākiem audzējiem vai vēlīnākām stadijām.
Lai gan nav iespējams pilnībā novērst saslimšanas iespējamību, risku var mazināt, atsakoties no smēķēšanas, samazinot saskari ar bīstamām ķīmiskām vielām un nodrošinot pietiekamu šķidruma uzņemšanu un sabalansētu uzturu.
Slimības gaita un prognoze
Prognozi lielā mērā nosaka slimības stadija diagnozes noteikšanas brīdī. Piecu gadu dzīvildze ir 77%, kas nozīmē, ka daļai pacientu paredzama izdzīvošana vismaz piecus gadus vai ilgāk pēc diagnozes noteikšanas. Agrīnā (in situ) stadijā piecus gadus pēc diagnozes dzīvi ir līdz 96% pacientu. Savukārt, ja slimība izplatās limfmezglos vai citos orgānos, piecu gadu dzīvildze samazinās. Reģionālas izplatības gadījumā tā ir aptuveni 39%, bet, ja slimība sasniedz attālus orgānus, rādītājs ir 7,7%.
Nozīmīga daļa urīnpūšļa vēža gadījumu tiek atklāti salīdzinoši agrīni, tāpēc ārstēšanas efektivitāte bieži ir augstāka. Vienlaikus slimības norise katram pacientam var atšķirties, un ārstēšanas iespējas turpina attīstīties. Katrā individuālā gadījumā prognoze un ārstēšanas plāns ir pārrunājams ar ārstējošo ārstu.