Masalas
Sužinosite
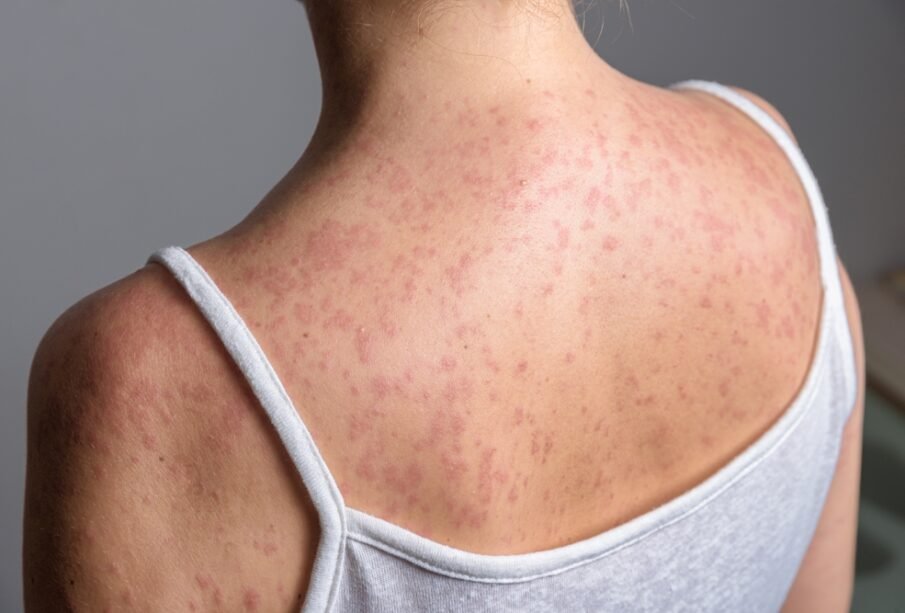
Masalu diagnosticēšanā vispirms izvērtē pacienta slimības vēsturi un rūpīgi apskata izsitumu lokalizāciju. Par nozīmīgu pazīmi uzskata sīkus, baltus plankumiņus mutes gļotādā, ko dēvē par Koplika plankumiem. Ja klīniskā aina nav pilnīgi skaidra, diagnozes apstiprināšanai var veikt asins analīzes.
Kā ārstē masalas un ko darīt mājās
Masalu vīrusu ar medikamentiem tieši izārstēt nav iespējams, jo specifiskas ārstēšanas nav. Lai atveseļošanās noritētu ātrāk un mazinātos komplikāciju risks, būtiski ir atpūsties un uzņemt pietiekamu šķidruma daudzumu. Lai gan nav zāļu, kas tieši iedarbotos uz vīrusu, noteiktas rīcības var palīdzēt samazināt simptomu izteiktību vai inficēšanās risku pēc kontakta ar slimu cilvēku.
Ko darīt pēc kontakta ar masalu vīrusu
- Vakcinācija pēc kontakta. Arī tad, ja persona nav vakcinēta, masalu vakcīnu vēl var ievadīt līdz 72 stundām pēc saskares ar vīrusu. Tas var samazināt saslimšanas iespējamību vai padarīt simptomus vieglākus.
- Imūnglobulīns. Atsevišķās situācijās, piemēram, grūtniecēm, maziem bērniem vai cilvēkiem ar novājinātu imunitāti, pirmajās 6 dienās pēc kontakta ar slimnieku var ievadīt specifiska olbaltuma injekciju. Tā palīdz imūnsistēmai reaģēt uz vīrusu un var mazināt slimības norises smagumu.
Ja masalu laikā attīstās bakteriālas komplikācijas, piemēram, vidusauss iekaisums vai pneimonija, ārsts var nozīmēt antibiotikas. Tās paredzētas sekundāru, baktēriju izraisītu infekciju ārstēšanai.
Simptomu mazināšana mājas apstākļos
- Pretdrudža līdzekļi. Var lietot bezrecepšu medikamentus, piemēram, paracetamolu, ibuprofēnu vai naproksēnu, bet bērniem aspirīnu lietot nedrīkst.
- A vitamīns. Ja bērnam ir šī vitamīna trūkums, komplikāciju risks ir lielāks. Papildu A vitamīna lietošana var mazināt masalu simptomus.
- Atpūta. Pietiekama atpūta palīdz organismam efektīvāk cīnīties ar vīrusu.
- Šķidruma uzņemšana. Pēc drudža un svīšanas ir svarīgi dzert pietiekami daudz ūdens vai citu šķidrumu, lai novērstu atūdeņošanos.
- Gaisa mitrinātājs. Telpas mitrināšana var atvieglot elpošanu, ja ir kakla sāpes vai klepus.
- Vājāks apgaismojums vai saulesbrilles. Masalas bieži pastiprina jutību pret gaismu, tāpēc acis var būt īpaši jutīgas pret spilgtu apgaismojumu.
Kādas ir iespējamās masalu komplikācijas
Šī infekcija nereti izraisa nopietnas komplikācijas, īpaši bērniem līdz 5 gadu vecumam un pieaugušajiem, kas vecāki par 20 gadiem. Biežākās sekas ir šādas.
- Vidusauss iekaisums. Masalu laikā salīdzinoši bieži pievienojas baktēriju izraisīts ausu iekaisums, kas var radīt ilgstošus dzirdes traucējumus.
- Elpceļu iekaisumi. Vīruss bieži izraisa balsenes, bronhu vai balss saišu iekaisumu.
- Caureja. Gremošanas traucējumi novērojami mazāk nekā vienam no desmit saslimušajiem.
- Pneimonija. Var attīstīties smaga plaušu infekcija.
- Encefalīts. Reta, bet bīstama smadzeņu iekaisuma forma, kas var izraisīt kurlumu vai ilgstošu smadzeņu bojājumu. Tā sastopama aptuveni vienam no 1000 saslimušajiem.
- Grūtniecības komplikācijas. Inficējoties grūtniecības laikā, palielinās priekšlaicīgu dzemdību, zema jaundzimušā svara un pat dzīvībai bīstamu sarežģījumu risks.
- SSPE jeb pēc masalām attīstīta smadzeņu slimība. Ļoti reta komplikācija, kas var parādīties 7–10 gadus pēc pārslimotām masalām un skar centrālo nervu sistēmu. Šis stāvoklis vienmēr beidzas letāli.
Kā pasargāties no masalām
Masalas ir ļoti lipīga slimība, taču profilakse ir vienkārša. Vakcinācija ir efektīvākais veids, kā pasargāties un ierobežot infekcijas izplatību. Plaši lietotā kombinētā vakcīna pret masalām, epidēmisko parotītu un masaliņām (MMR) daudzās valstīs būtiski samazinājusi saslimstību. Tomēr inficēšanās gadījumi joprojām tiek reģistrēti, īpaši ceļojot uz reģioniem, kur vakcinācijas aptvere ir zema vai uzliesmojumi notiek biežāk.
Divas MMR vakcīnas devas nodrošina aptuveni 97% aizsardzību. Pirmo devu bērniem parasti ievada 12–15 mēnešu vecumā, bet otro devu saņem 4–6 gadu vecumā. Vakcīna ir piemērota lielākajai daļai cilvēku, taču atsevišķas grupas, piemēram, grūtnieces, cilvēki ar novājinātu imunitāti vai personas ar alerģiju pret noteiktām sastāvdaļām, vakcinēties nevar. Šiem cilvēkiem inficēšanās risks ir lielāks.
Kad vakcinācija ir kontrindicēta vai jāatliek
- Alerģija pret kādu no vakcīnas sastāvdaļām
- Slimības vai stāvokļi, kas pavājina imūnsistēmu
- Ģimenes anamnēzē sastopami imūnsistēmas traucējumi
- Asiņošanas nosliece vai viegla zilumu veidošanās
- Atsevišķas hroniskas slimības, piemēram, tuberkuloze
- Pēdējā mēneša laikā saņemta cita vakcīna
- Pašlaik ir akūta saslimšana vai izteikta slikta pašsajūta
Ja persona ir grūtniece, plāno grūtniecību vai nesen veikta asins pārliešana, vakcināciju var nākties atlikt. Par piemērotāko vakcinācijas laiku informēs ārsts.
Papildu aizsardzības pasākumi
Ja vakcinācija nav iespējama, lai mazinātu inficēšanās risku, jāievēro vienkārši higiēnas principi: regulāri mazgāt rokas ar ziepēm, nodrošināt, ka brūces un nobrāzumi ir nosegtas, neaiztikt seju ar nemazgātām rokām, nelietot kopā galda piederumus, salvetes vai citus personīgās higiēnas priekšmetus.